とうやく382号(2008年5月号)学術欄HOME > 学術欄 |
|

腎移植患者における内因性コルチゾールの はじめに
この度、「腎移植患者における内因性コルチゾールのリンパ球感受性に基づくステロイド減量・離脱のバイオマーカーへの可能性」の演題で、第17回日本医療薬学会において、優秀発表賞を頂くことができました。この研究は日本臨床薬理研究振興財団の研究奨励金にて行なわせて頂きました。この場をお借りして、財団にあらためてお礼を申し上げます。今回はこの研究の内容について説明させて頂きます。
現在の腎移植の免疫抑制療法は?
腎移植は、慢性腎不全の唯一の根治療法です。しかし移植された臓器は、本来は自分のものではないので、非自己と認識され、なにもしなければ拒絶反応を起こし、移植された臓器は廃絶してしまいます。そこで移植後は基本的に一生涯、免疫抑制剤を服用して、移植された臓器を攻撃する免疫反応から守っていかなければなりません。
ステロイド減量・離脱の問題点
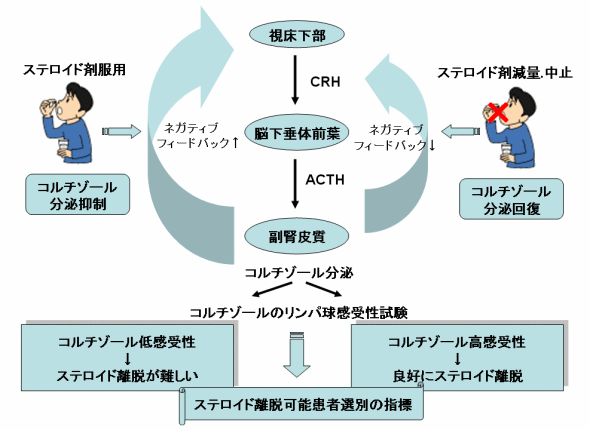
しかしステロイド剤を順調に離脱できる患者もいれば、拒絶反応による腎機能悪化のため、ステロイド剤を再開しなければならない患者も多数存在しているのが現状です。このようにどのような患者が安全にステロイド剤を離脱できるのかを選択できる指標は未だ存在していませんでした。そこで私は、以前より臨床薬理学研究室の平野俊彦準教授と共に研究しているリンパ球に対する免疫抑制剤の感受性試験を利用して、ステロイド剤を離脱できる患者を選別できる方法はないかと考えました。本研究のアイデアは、内因性の副腎皮質ホルモンであるコルチゾ-ルのリンパ球感受性に着眼した点でした。ステロイド剤を服用していると、視床下部-脳下垂体-副腎皮質系のネガティブフィードバックがかかり、内因性コルチゾールの分泌が抑制されます。ステロイド剤の減量とともにコルチゾールの分泌が回復していき、コルチゾール濃度も正常に戻ってきます。この内因性コルチゾール濃度が回復し、コルチゾールのリンパ球感受性も良好であれば、服用ステロイドを中止しても十分に内因性コルチゾールのリンパ球抑制効果で服用ステロイドの代替ができ、安全にステロイド離脱が行えるのでないかと考え、本研究を開始しました。
リンパ球感受性試験とは?
免疫抑制剤の感受性試験法は、患者末梢血を約20mL採血後、リンパ球を分離し、懸濁液にします。そのリンパ球懸濁液を平坦プレートの各Wellに分注後、マイトゲン(増殖刺激物質)としてコンカナバリンAを加え、さらに各濃度のコルチゾールを加え、80時間培養します。その後、[
リンパ球感受性試験の今までの実績
私どもは今までにステロイド剤(プレドニゾロン)、およびカルシニューリン阻害剤(シクロスポリン)のリンパ球に対する感受性試験(IC50)が、急性拒絶反応の発症率(平野ら transplantation, 1994年)や移植腎生着率(竹内らtransplant proc, 1998年)などの臨床成績と有意な関係があることを見出し、臨床における有用性を証明してきました。
また各種ステロイド剤のリンパ球に対する抑制効果の力価比を腎移植の対象である慢性腎不全患者134名のIC50値から求めましたが、その結果、抗炎症作用の力価比とは大きくことなり、臨床でより多用されているプレドニゾロンに比べ、メチルプレドニゾロンのリンパ球抑制効果が12倍とはるかに高いことを見出しました(平野 らtransplantation, 1994)。 実際の臨床効果をレトロスペクティブに解析した結果、メチルプレドニゾロン患者群の方がプレドニン患者群より有意に生着率が高いことを明らかにし、東京医科大学八王子医療センターの移植で使用するステロイド剤を全面的にメチルプレドニゾロンに変更し、移植におけるステロイド薬物療法に大きく貢献してきました(平野ら Clin transplantation, 2000年)。
内因性コルチゾールのリンパ球感受性に基づくステロイド減量・離脱のバイオマーカーへの可能性
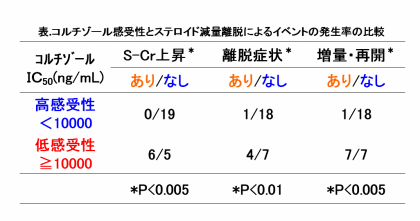
これらの実績を踏まえて、コルチゾールのリンパ球感受性をステロイド離脱に応用できるかを検討しました。腎移植後患者30例(ステロイド服用患者24名とステロイド離脱後患者6名)でコルチゾールのリンパ球感受性(IC50)を求め、同時に服用ステロイド剤、および服用カルシニューリン阻害剤のIC50も求めました。また血清コルチゾール濃度も各患者で測定しました。IC50と離脱・減量前後における腎機能(血清クレアチニン:S-Cr、血中尿素窒素:BUN、蛋白尿)の変化と離脱症状およびステロイド離脱・減量後の再開・増量の有無などの臨床経過との関係をレトロスペクティブに調査しました。
おわりに
最後に6年制教育の変革期の忙しい中ではありますが、本成果は畝崎榮教授のもと、活発な研究活動をさせて頂いている賜物であると思っております。またこの研究は出身教室である臨床薬理学教室の岡希太郎名誉教教授の時代から、私の研究の主将である平野俊彦準教授および東京医科大学八王子医療センター第五外科学講座との長年の共同研究の成果の一つであります。今後も教育、研究のバランスの取れた体制の中で、研究室の枠を越え、大いに臨床に役立つ研究をしていきたいと思っています。 |
|

 最後に液体シンチレーションカウンタにて、細胞内に取り込まれた[3H]チミジン量を測定します。各コルチゾール濃度に対するリンパ球増殖率を求め、片対数グラフ上よりリンパ球の増殖を50%抑制するコルチゾール濃度(IC50)を求め、これを感受性の指標としました。すなわちIC50が小さい値ほど、感受性が高いということになります。
最後に液体シンチレーションカウンタにて、細胞内に取り込まれた[3H]チミジン量を測定します。各コルチゾール濃度に対するリンパ球増殖率を求め、片対数グラフ上よりリンパ球の増殖を50%抑制するコルチゾール濃度(IC50)を求め、これを感受性の指標としました。すなわちIC50が小さい値ほど、感受性が高いということになります。